2017年11月22日 星期三
【透析週報】尿酸數值高低對腎友的意義
Ø
尿酸(Uric
acid),在生理上是嘌呤(purine)代謝後的終產物,70%是由腎臟排出;尿酸值,則是臨床上運用來診斷痛風、評估用藥與否的指標。過去研究顯示,在一般族群中,尿酸偏高與心血管疾病的發生率、整體死亡率是有相關性,而尿酸既是造成腎功能異常的可能原因之一、也是腎功能惡化的危險因子;雖然隨著腎功能變差、腎臟排出尿酸能力下降,尿酸值會隨著上升,但因尿酸合成減少、經腸道排出增加,使得尿酸上升的幅度會略為減緩。既然慢性腎病變的病人會有尿酸偏高的問題,對於慢性腎病變及已接受透析的腎友是否一樣會有影響死亡率的效應呢?
圖片來源: pharhsuan0408.pixnet.net/blog/post/292916407-%E3%80%90%E8%97%A5%E5%B8%AB%E7%91%84%E3%80%91%E9%99%A4%E5%A4%95%E6%80%8E%E9%BA%BC%E5%90%83%E6%89%8D%E5%81%A5%E5%BA%B7%EF%BC%9F%E5%88%A5%E8%AE%93%E7%97%9B%E9%A2%A8%E4%BE%86%E6%8B%9C
Ø
總結來說,對於腎友而言,尿酸值也許可以當作另一個營養指標;尿酸高並不是一個不好的指標,對於降低死亡率反而是有利的;至於尿酸高但沒有關節痛該不該治療,我想還是應該依據個別的情況與醫師討論,再決定是否要投予藥物。最後,還是提醒一下,營養很重要、營養很重要、營養很重要。
【透析週報】腎友血壓控制的目標值
Ø
對普羅大眾來說,血壓控制恰當與否,直接影響到心血管疾病(包括猝死、心肌梗塞、心臟瓣膜病變、心衰竭)及腦中風的發生率高低,甚至對整體死亡率都有直接的影響;對慢性腎病變、長期透析腎友來說,高血壓是一個經常面臨的問題,而長期透析的腎友心血管疾病發生率又比一般人來得高,心血管疾病也高居腎友死亡原因第一位,因此血壓控制恰當對於腎功能異常的病人可以說是非常重要。
Ø 血壓要控制在什麼範圍才叫做適當,一直都是腎友關注的焦點,而腎友血壓變化相對複雜,尤其是尿毒毒素對心血管的影響、水分控制及透析治療對血壓的影響等因素;過去針對血壓控制目標的研究何其多,多數研究都將長期透析的腎友排除在外,所以要訂出適合腎友的血壓控制目標確實不易。
Ø
2017年10月份腎臟科知名期刊(Kidney
international)刊登了一篇關於腎友血壓控制目標的文獻回顧文章(review article),文章中首先提到對腎友高血壓的診斷、治療,在家血壓記錄優於透析過程血壓記錄,最大好處就是排除白袍症候群(假高血壓)、假正常/低血壓,診斷出真正的高血壓,同時可以真實反應血壓變化;第二點,透析前(或透析後)稍高血壓比正常或偏低血壓來得有益處,跨國的透析統計(the DOPPS)更發現透析前收縮壓介於130~160毫米汞柱的死亡率最低;第三點,使用降血壓藥物控制血壓是有益無害的。最後,針對腎友的血壓控制目標作出了建議,整理成表格供腎友參考。
|
居家
|
每天記錄兩次,早上服藥前及晚上用餐前
收縮壓目標:120~135毫米汞柱
舒張壓目標:60~80毫米汞柱
|
|
|
|
|
|
|
非透析日
(醫療院所量測)
|
收縮壓目標:小於140毫米汞柱
舒張壓目標:60~80毫米汞柱
|
|
|
|
|
|
|
透析前
|
收縮壓目標:130~159毫米汞柱
舒張壓目標:60~99毫米汞柱
|
|
|
|
|
|
|
透析後
|
收縮壓目標:120~139毫米汞柱
舒張壓目標:70~89毫米汞柱
|
|
|
節錄自Kidney
International (2017) 92, 816 – 823
|
||
Ø
總之,腎友適當的控制血壓比起一般族群更加重要,雖然有建議血壓目標值可供參考,但是影響血壓變化的因素多,所以要控制好血壓,還是應該要因人而異,依據個別情況調整透析處方、用藥;然而適度控制水分(鹽分)攝取、規則透析、規則用藥,搭配規律運動、適時監測居家血壓,才能將血壓控制適當、降低心血管疾病風險。
資料來源:安慎診所洗腎室 惠慎診所洗腎室林世杰醫師
提供
2017年11月15日 星期三
【透析週報】腎功能不佳之免疫球蛋白A (IgAN)腎炎患者,妊娠會加速腎臟病的惡化
Ø
免疫球蛋白A腎病(IgAN)是全球最常見的原發性腎絲球性腎炎,
因IgAN發生率高峰在育齡期 ,所以女性IgAN患者常需面對懷孕這個課題. 在懷孕期間及分娩後,患者常需面對的問題包括: 腎臟疾病是否會快速惡化及胎兒和母親是否會有併發症的發生.
為了評估 懷孕IgAN 患者其腎臟疾病的長期預後, 國際知名期刊Am J Kidney Dis.於2017年7月刊登了中國學者蘇小樂醫師及其團隊所做的研究, 這份研究總共收集的413位免疫球蛋白A腎病(IgAN)的18~40歲的女性患者,
將這些患者分成有懷孕及沒有懷孕兩組,去追蹤統計懷孕是否會加速腎功能的惡化及是否會增加胎兒和母親併發症的發生.
Ø
結果顯示,
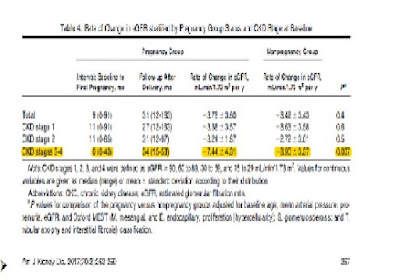
慢性腎臟病 1~2級 (CKD stage 1~2)的免疫球蛋白A腎病(IgAN)於懷孕期間並沒有增加腎臟疾病進展的風險;但是對於慢性腎臟病 3~4級
(CKD stage 3~4)的免疫球蛋白A腎病(IgAN)其懷孕期間會明顯加速腎臟疾病進展的風險(為一般情況的五倍), 而且胎兒流失的風險也相對較高度(僅有55%的胎兒會存活).
而懷孕初期孕婦的蛋白尿情況為一強烈的危險因子.
★這份研究總共收集的413位免疫球蛋白A腎病(IgAN)的18~40歲的女性患者, 將這些患者分成有懷孕 (104人)及沒有懷孕(309人)兩組
★這413位免疫球蛋白A腎病(IgAN)的18~40歲的女性患者, 依照慢性腎臟病CKD 分成3組 (stage 1 ,2, 3~4)
Ø
慢性腎臟病
3~4級 (CKD stage 3~4)的免疫球蛋白A腎病(IgAN)懷孕期間會明顯加速腎臟疾病進展的風險(為一般情況的五倍)
Ø
慢性腎臟病
3~4級 (CKD stage 3~4)的免疫球蛋白A腎病(IgAN)懷孕期間會明顯加速腎臟疾病進展的風險,每年腎功能下降的速度也較其他組快速.
資料來源: 安慎診所洗腎室 惠慎診所洗腎室劉偉銘醫師 提供
2017年10月25日 星期三
【透析週報】新一代的全口服抗C肝病毒藥物(DAAs, Direct Acting Antiviral agents)可有效根除洗腎病患的C型肝炎感染
Ø
C型肝炎病毒感染在血液透析治療患者中是很常見的疾病,感染C型肝炎後約有七至八成的人會變成慢性C型肝炎,這些患者經過二、三十年後,有二至三成的人會演變成肝硬化,其中每年約有百分之五的人會併發肝癌。以前洗腎病患若要接受傳統的C型肝炎治療
(干擾素+ Ribavirin),常需面對治療過程中藥物所造成的副作用(干擾素常見的副作用包括:類似重感冒的症狀:通常會出現發燒、畏寒、疲倦、肌肉酸痛、頭痛、食慾不振等似重感冒的不適症狀)(Ribavirin
在洗腎病患則容易造成嚴重貧血的副作用)。
Ø
全口服抗C肝病毒藥物(DAAs,
Direct Acting Antiviral agents)C型肝炎新藥可以全口服不需打針、副作用極低,療程也縮短至12-24週,更重要的是治癒率超過9成,且有部分臨床試驗顯示治癒率逼近百分之百,但這類的C型肝炎新藥是否也適用用於洗腎病換患? 藥物的副作用是否跟一般人一樣輕微? 這些我們需了解的部份。
Ø
最近一期的國際腎臟科知名期刊Am
J Kidney Dis.給我們解答了,Francesca Romana Ponziani 這位義大利學者及其團隊總共收集了10位罹患C型肝炎的洗腎病患
(其中7位患者已有肝硬化,另外3位為曾經接受干擾素治療失敗), 經過12~24週的新一代全口服抗C肝病毒藥物的治療後,所有病患血中的C型肝炎病毒完全被清除(治癒率100%),治療過程中僅發生非常輕微的副作用 (包括: 疲倦及輕微貧血),而且沒有人因為藥物的副作用而中斷治療。
Ø
由此篇研究可知,全口服抗C肝病毒藥物用於洗腎病患同樣有效,今年健保署開放了C型肝炎患者接受全口服藥的健保給付,但因目前經費有限,2017年申請給付之名額以8,000人為限,安慎診所的肝膽科門診也有加入這項C型肝炎治療計畫,若C肝腎友有被告知建議加入此計畫者一定要積極參與以根除C型肝炎。
資料來源: 安慎診所洗腎室
惠慎診所洗腎室劉偉銘醫師 提供
【透析週報】透析病患胸部X光的心臟/胸廓比(心胸比, CT ratio)與 死亡率及心血管疾病發生率有密切相關性
Ø
安慎診所的心血管季活動已於這個月正式開跑囉,評分的標準除了水份的控制以外,另外一個我們注重的目標為胸部X光的心臟/胸廓比是否有達標,腎友或許會覺得胸部X光的心臟/胸廓比真的有那麼重要嗎?就讓小劉醫師來跟大家作說明。
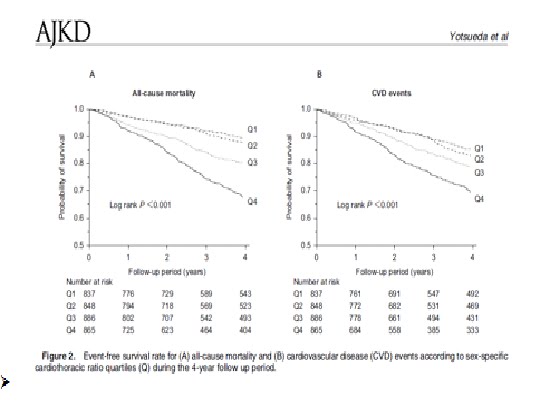
Ø 2017年6年在國際知名的腎臟科期刊Am J Kidney Dis日本學者Ryusuke Yotsueda發表一份最新的臨床研究,這個研究總共收集了3436位日本的血液透析病患,並且依照胸部X光的心臟/胸廓比將病患分成4組(Q1,2,3,4),Q1為心臟/胸廓比最小(男性 < 46% ; 女性 < 48.3%)的那一組,經過4年的研究分析發現心臟/胸廓比最小的Q1組其心血管疾病的發生率與總死亡率比其他組都來得低,也就是說心臟/胸廓比控制的好確實可以降低腎友的心血管疾病的發生,降低腎友死亡的風險。
Ø
心血管疾病一直是洗腎腎友的最主要死因,其發生的機率為一般人的10~20倍左右,良好的水份控制與較小的心臟/胸廓比確實可以降低死亡率及心血管疾病的風險,各位腎友大家一起努力吧。
日本學者依心胸比將腎友分成四組,Q1的心胸比最小,其次是Q2,Q3,Q4(最大)
心臟/胸廓比最小的Q1組其心血管疾病的發生率與總死亡率比其他組都來得低,存活率也最高。心臟/胸廓比越大,其發生心血管疾病的風險與總死亡率也越高。
資料來源: 安慎診所洗腎室 惠慎診所洗腎室劉偉銘醫師 提供
【透析週報】流感及肺炎高峰期將至, 請務必提早施打流感疫苗及肺炎鏈球菌疫苗
流感及肺炎高峰期將至, 請務必提早施打流感疫苗及肺炎鏈球菌疫苗

Ø
在健康狀況下,肺炎鏈球菌僅會潛伏在鼻咽腔中,暫時不會對身體造成影響,但若不慎感冒或罹患流感,咽喉黏膜容易受到破壞,同時當免疫力一下降,肺炎鏈球菌便有機會由呼吸道黏膜入侵體內,引發二度細菌性感染,並隨著血液到達發病的器官,隨之引發肺炎、腦膜炎、敗血症等嚴重併發症。
Ø
三步遠離肺炎鏈球菌感染
1. 控制慢性疾病的變化:由於許多腎友易伴有其他慢性疾病,如糖尿病、高血壓等,建議腎友應遵醫囑控制自身的慢性疾病,按時定量服藥及回診。

Ø 根據衛生福利部最新統計105年國人10大死因 , 依死亡率排序,依序為(1)惡性腫瘤(癌症)(2)心臟疾病(3)肺炎(4)腦血管疾病(5)糖尿病(6)事故傷害(7)慢性下呼吸道疾病(8)高血壓性疾病(9)腎炎、腎病症候群及腎病變(10)慢性肝病及肝硬化。與上年相較,最大的差異在於肺炎已取代腦血管疾病成為10大死因第3名.
Ø 若分析65歲以上老年人口,更可以發現肺炎造成死亡的發生率更是逐年攀升, 根據統計去年光台北市就有1200人死於肺炎, 而且90%以上都是65歲以上老人. 所以台北市長柯文哲就宣布 對於65歲以上台北市民實施免費接種肺炎鏈球菌疫苗的政策, 甚至還邀請她的父母拍廣告。
Ø
在健康狀況下,肺炎鏈球菌僅會潛伏在鼻咽腔中,暫時不會對身體造成影響,但若不慎感冒或罹患流感,咽喉黏膜容易受到破壞,同時當免疫力一下降,肺炎鏈球菌便有機會由呼吸道黏膜入侵體內,引發二度細菌性感染,並隨著血液到達發病的器官,隨之引發肺炎、腦膜炎、敗血症等嚴重併發症。
Ø 千萬不可小看肺炎鏈球菌的嚴重性。尤其是免疫力較差的腎臟病患,若受到肺炎鏈球菌感染而併發侵襲性疾病,住院天數較一般人高出4-6倍 ,死亡率更高達60~80 %
Ø
三步遠離肺炎鏈球菌感染
1. 控制慢性疾病的變化:由於許多腎友易伴有其他慢性疾病,如糖尿病、高血壓等,建議腎友應遵醫囑控制自身的慢性疾病,按時定量服藥及回診。
2. 適度運動與健康飲食:運動能增加免疫力,讓病菌較不易入侵人體;飲食方面,則建議適度攝取蛋白質。
3. 施打疫苗:預防肺炎鏈球菌的感染,除日常保健外,也可採取施打疫苗來預防。
資料來源: 安慎診所洗腎室 惠慎診所洗腎室劉偉銘醫師 提供
2017年10月4日 星期三
【透析週報】評估慢性腎臟病者的身體體液狀態和身體功能
每年10-12月是本院洗腎室心血管季的活動,強調水分與血壓的控制,這兩項與洗腎患者的死亡率息息相關。上週討論的議題是藉由生物阻抗分析儀方法來評估體液(水分)過多的問題,這週是另外一篇關於身體體液狀態和身體功能相關性。
這是刊登在知名醫學網站medscape 106/11/28的一篇文章,作者是藉由高雄醫學大學幾位學者106年10月發表的研究報告(Association of Fluid
Status and Body Composition with Physical Function in Patients with Chronic
Kidney Disease)來說明末期腎臟病水分滯留的另一種可參考的檢測方式,內容簡述如下:
許多末期腎臟病患者,已習慣處在過量的身體體液(水分過多)狀態,儘管在洗腎期間可採取積極的方式脫水,還是有患者體重增加過多的情形,相對增加了罹病率和死亡率,且患者通常不知道在下一次洗腎前身體已承擔了過多的水分,常用於評估水分過多的方法,如洗前體重或下肢水腫等,有時不精確甚至困難評估,反而增加病患的疑慮而降低了控制體重的動機(也就是患者常常覺得已經努力控制了,為什麼還是那麼重?),高雄醫學大學的研究人員分析了有關於身體體液組成的方式,以幫助患者(及照護者)採取積極主動的措施來防止水分累積。
過去有文獻研究報導強調,當體重增加時,患者的身體功能會變差,學者認為二者是有相關的。
高雄醫學大學的研究人員收集了慢性腎臟病第一期至第五期的172名患者,進行了為期8個月的橫斷面研究。該研究將患者分為三個運動組:手握力測試(handgrip test),30秒座椅測試(30-second
chair-stand test)及2分鐘步伐測試(2-minute step test)。 簡單的解釋如下:
1.
手握力測試:使用測力計測量上肢的強度(上肢肌肉耐力)
2.
30秒鐘的座椅測試:30秒內可以從座位重複站立的次數; 衡量下肢力量(下肢肌肉耐力)
3.
2分鐘步伐測試:測量髕骨和髂嵴之間可以反覆升高膝蓋的次數;
心肺耐力測量(心肺耐力)
以上這三個運動組用Bioimpedance spectroscopy (BIS,生物阻抗分析儀)測量身體水分組成的狀態。
結果
經過完整的世代分析:較後期慢性腎臟病的患者的手握力度越來越小,2分鐘步伐測試越來越少。 在個別分析中,手握力與性別,年齡和其他生物化學參數調整後的體液組成量呈負相關(Pearson係數-0.39; P <0.001)(也就是身體水分越多,手握力就越差)。
雖然在30秒鐘座椅試驗中進行的動作次數與身體組成的數量成反比,但是根據年齡,性別和其他生物化學值進行調整時,發現沒有統計學意義。
同樣地,2分鐘步伐測試顯示與體液組成沒有顯著相關性。
觀點與結論:
雖然目前的研究,沒有顯示肌肉力量下降與體液積聚量增加之間的因果關係,但這兩個事件之間的相關性是值得注意的。手握力測試是一種容易,快速和精確的機制,通過該機制可以評估體液組成。雖然研究有局限性,包括單一中心,非隨機調查,但也提高了對透析患者進行手柄測試的可能性。經由這樣的教育活動,可能會讓患者實際監測其洗腎期間身體體液的累積,並對其飲食進行必要的修正,以避免在下一次透析之前水分增加過多。當然,這一發現需要進一步研究,但目前的研究手握力測試(或至少是物理功能測試)可能可作爲評估身體體液狀態的一個良好和可行的步驟。
資料來源:安慎診所洗腎室 林文雄醫師 提供
【透析週報】末期腎臟病患者體液過多(水分過多)及死亡風險:Bioimpedance spectroscopy (BIS,生物阻抗分析儀)
每年10-12月是本院洗腎室心血管季的活動,強調水分與血壓的控制,這兩項與洗腎患者的死亡率息息相關。
美國腎臟病學雜誌最近發表的一項研究結果顯示(刊登在知名醫學網站medscape
107/06/22),收集來自26個國家的39,566例血液透析患者,藉由Bioimpedance
spectroscopy (BIS,生物阻抗分析)評估的體液(水分)過多與死亡風險之間的關係,患者在透析開始後3個月內測量BIS(生物阻抗分析),之後隨訪平均497天。
研究開始時的體液狀態分佈範圍從-0.1公升(第10百分位)到6.1公升(第90百分位),平均為2.7公升的體液過剩。
體液過多定義為:相對於細胞外體積,男性≥15%,女性≥13%(相當於2.5公升的絕對體液過多)。 研究人員發現,體液(水分)過多與死亡風險有很強相關性。 此外,這種關聯在收縮壓低於(<130mm Hg)和高於等於(≥160mmHg)時關聯最大。(可見水分及血壓控制的重要性,正好與本院心血管季強調水分與血壓的控制是相當符合的)
研究人員進一步發現體液(水分)過多持續累積超過一年以上與隨後的死亡風險有很更強的關聯性,最後作者得出結論,慢性體液(水分)過多是血液透析患者死亡的重要危險因素。
過去也有一些較小型的研究,也得到類似的結果,體液(水分)過多的死亡風險比水分正常者增加二至三倍,另一項超過3000名透析患者的研究中,體液(水分)過多與死亡風險有顯著相關性。
藉由生物阻抗分析來追蹤及管理體液(水分)過多的情形有沒有好處?答案是有的,一些小型研究已經利用生物阻抗來指導透析患者的體液(水分)管理。
在156例血液透析患者的隨機臨床試驗中,使用生物阻抗測量的體液管理,可改善左心室肥厚,改善血壓及改善動脈硬化,另外在55個血液透析患者3個月的前瞻性研究中,同樣由生物阻抗分析來指導透析患者的體液管理,確實可改善水分及血壓控制。
身體內的體液量(水份)過多或高血量狀態,是慢性腎臟病常見的併發症,尤其是末期腎臟病的透析患者,造成身體症狀的負擔、身體功能更差,需要更多頻率的透析及增加死亡風險,診斷及治療目前仍然是一大挑戰。
目前評估透析患者身體內的體液量以設定乾體重的方法有以下幾種:
ㄧ.臨床評估法:即根據患者臨床症狀和理學檢查判斷,如果患者表現為身體浮腫、下肢水腫、最近血壓容易升高、夜間呼吸困難、體重明顯增加等表現,表示體內水分過多,但如果表現為透析後肌肉痙攣疼痛、心跳增快、冒冷汗和血壓下降、頭暈全身無力、聲音嘶啞等表示脫水過多。
二. 其它一些輔助檢查:如X光片評估心胸比、超音波測定下腔靜脈寬度、同位素法、中心靜脈壓的測定等。
三.線上血比容量監測:根據乾體重擬定脫水量,脫水過程中監測線上相對血容量的變化來判斷出患者的乾體重。
四.生物阻抗分析儀:是一種非侵入性,便宜且便攜的方法,用於身體成分分析,估計身體組成,包括全身水分、細胞內體積和胞外體積,這種的診斷工具可能是透析患者水份控制的新方法,但臨床上應用仍具有挑戰性,需更多更務實的研究報告,來改善透析患者,尤其是高危險者長期的預後。
Figure 3. Whole body
bioimpedance measurement techniques, (a) hand to foot and (b) foot to foot
electrodes positioning.
(全身性或區段性的生物阻抗分析法)
資料來源:安慎診所洗腎室
林文雄醫師 提供
2017年9月27日 星期三
【透析週報】透析病患的感染-肺炎
首先分享一篇今年8/4 medscape(著名醫學網站)的案例:
Ø
一位67歲男性,因寒顫發燒咳嗽及呼吸困難而住院,他過去有糖尿病及長期洗腎六年,與妻子同住,最近無外出旅行,沒有疾病接觸史,也沒有住院紀錄,體溫38.5度,心跳每分鐘100下,呼吸每分鐘22下,血壓收縮壓100舒張壓72,氧氣濃度93%
,理學檢查發現兩側肺部明顯肺囉音及右側肺聲降低。
Ø
此病患的感染,最有可能是何種情況的肺炎?
1.吸入性肺炎
2.社區型肺炎 3.醫療照護相關肺炎 4.院內感染肺炎 5.呼吸器相關肺炎。
Ø
答案是1.8%
2.36% 3.48% 4.8% 5.0%。
Ø
因病患每隔兩天就前往透析中心洗腎,所以最有可能是第3項醫療照護相關肺炎,根據定義符合以下任何的條件皆可稱為醫療照護相關肺炎。
1.
過去90天內有住院病史
2.
居住在長期照護機構或安養機構
3.
30天內曾接受抗生素治療
4.
透析病患
Ø 當然也有可能是社區型肺炎,此被定義為未住院在社區得到的急性肺實質感染。根據uptodate20170522報導,最近的觀察性研究,透析病患每年每100人有24.4人的肺炎發生率,90.1%需要住院,30天內死亡率為10.7%,且在追蹤的12個月,有更高再住院率及整體成本。與正常腎功能的人比較,慢性腎臟病患者的肺炎發生率為3倍,末期腎臟病則為5倍以上,住院所需的時間也長了4-6倍,可見肺炎是透析患者死亡及住院的重要原因之一,而最常見的病菌是肺炎鍊球菌、季節性流感及流感病毒繼發細菌感染。
Ø
一般來說,因腎友肺部水份滯留的問題,診斷上更加困難,像前面所提的案例,只要臨床上評估及胸部X光的變化,高度懷疑是肺炎,就要趕快治療甚至住院,避免延誤就醫。
Ø
治療肺炎的方式與一般非透析病患類似,同時也建議施打流感疫苗及肺炎鏈球菌疫苗,流感疫苗若無禁忌,應每年接種,國內於每年10月開始接種,流感疫苗的反應率約7~44%,但其保護率則可達到46~93%,此結果仍可有效降低相關住院率、總死亡率、心血管死亡率及感染相關的死亡率;而肺炎鏈球菌感染到高危險族群患者的致死率更高達50%,我國疾管署也有明訂接種疫苗的建議,十月即將到來,入秋後流感也即將進入流行期,除了流感疫苗,若未曾接種肺炎鏈球菌疫苗或適合接種者,期望腎友一同接種,以降低感染的機率,維持健康的身體。
資料來源:安慎診所洗腎室 林文雄醫師 提供
訂閱:
文章 (Atom)